« Je prédis qu’un jour, il sera normal d’aller chez un médecin et d’obtenir une ordonnance pour un médicament qui vous rajeunira d’une décennie a déclaré M. Sinclair lors d’un événement en Californie.
« Il n’y a aucune raison pour que nous ne puissions pas vivre 200 ans ». David Sinclair, qui dirige un laboratoire de recherche sur le vieillissement à l’université de Harvard, affirme que les nouvelles thérapies pourraient permettre aux personnes de vivre beaucoup plus longtemps qu’aujourd’hui.
Le thème de ce mois-ci : Maladies neurodégénératives et vieillissement
Introduction
Parmi toutes les maladies liées à la vieillesse, la maladie d’Alzheimer est probablement la plus étudiée. Malheureusement, elle reste aussi une maladie incurable et très fréquente.
Est-ce que nous mourrions tous de maladies dégénératives si nous étions capables de supprimer toutes les autres causes de décès liées au vieillissement ? Probablement, et ce n’est pas la façon la plus amusante de vieillir et de mourir (s’il en existe une). Et jusqu’à présent, toutes les thérapies prometteuses ont globalement échoué, même s’il s’agissait de découvertes qui permettaient de nourrir des espoirs pour comprendre ces maladies et même ralentir les pathologies sur des modèles animaux.
Nous avons besoin de plus de travail, plus d’essais cliniques, plus d’imagination pour progresser dans ce domaine.
Le vieillissement comme facteur de risque de maladie neurodégénérative
Le vieillissement est le principal facteur de risque de la plupart des maladies neurodégénératives, y compris la maladie d’Alzheimer (MA) et la maladie de Parkinson (MP). La plupart qui sont atteintes de la MA sont des personnes âgées de 65 et plus ans et sa prévalence continue d’augmenter avec l’âge. Les tissus composés principalement de cellules postmitotiques, comme le cerveau, sont particulièrement sensibles aux effets du vieillissement. La maladie progresse de manière irréversible et est associée à des coûts socio-économiques et personnels élevés. Les neuf caractéristiques biologiques du vieillissement sont l’instabilité génomique, l’usure des télomères, les altérations épigénétiques, la perte de protéostase, le dysfonctionnement mitochondrial, la sénescence cellulaire, la dérégulation de la détection des nutriments, l’épuisement des cellules souches et l’altération de la communication intercellulaire.
Le vieillissement est le principal facteur de risque de la plupart des maladies neurodégénératives, dont la maladie d’Alzheimer et la maladie de Parkinson.
Cette étude intitulée « Cognitive Trajectories and Resilience in Centenarians » a été réalisée sur 340 centenaires autodéclarés cognitivement intacts. Quarante-quatre de ces participants ont fait l’objet d’une étude neuropathologique et des tests ont été effectués avec une fourchette de 0 à 4 ans pour l’échantillon.
Ces travaux ont donné lieu à d’importantes conclusions. Au cours d’un suivi moyen de 1,6 an, aucun déclin de la fonction cognitive n’a été observé, à l’exception d’une légère baisse de la mémoire. Cela suggère que, parmi cet échantillon de centenaires, l’incidence de la démence était faible et implique une résilience à la MA et aux démences apparentées. Cette résistance est avérée malgré le fait qu’ils présentent le facteur de risque le plus puissant dans la population générale, l’extrême vieillesse, et que le dépôt d’amyloïde-β et de protéine tau dans le cerveau augmente généralement avec l’âge.
Diverses études soutiennent l’hypothèse selon laquelle les centenaires bénéficient de mécanismes de protection plutôt que de jouir d’une absence relative de facteurs causaux neurodégénératifs.
Les plaques d’Alzheimer et les protéines Tau
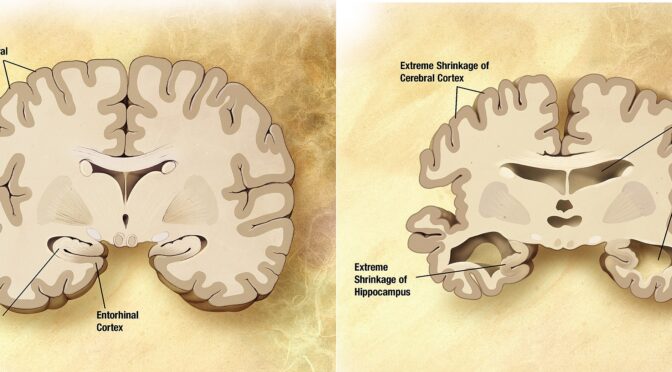
La maladie d’Alzheimer perturbe la transmission de l’information par des signaux électriques et chimiques entre les neurones, entraînant une perte de fonction. Les dommages sont généralisés, de nombreux neurones cessent de fonctionner, perdent leurs connexions avec d’autres neurones et meurent. La maladie d’Alzheimer perturbe les processus essentiels aux neurones et à leurs réseaux, notamment la communication, le métabolisme et la réparation. La protéine bêta-amyloïde en cause se présente sous plusieurs formes moléculaires différentes qui s’accumulent entre les neurones. Les protéines s’agglomèrent pour former des plaques.
Les enchevêtrements neurofibrillaires sont des accumulations anormales d’une protéine appelée tau qui s’accumulent à l’intérieur des neurones. Dans les neurones sains, la protéine tau se lie normalement aux microtubules et les stabilise. Cependant, dans la maladie d’Alzheimer, des modifications chimiques anormales font que la protéine tau se détache des microtubules et se colle à d’autres molécules tau, formant des fils qui finissent par se rejoindre pour former des enchevêtrements à l’intérieur des neurones. Il semble que la tau anormale s’accumule dans des régions spécifiques du cerveau impliquées dans la mémoire. La bêta-amyloïde s’agglomère en plaques entre les neurones. Lorsque le taux de bêta-amyloïde atteint un point de basculement, on assiste à une propagation rapide de la protéine tau dans tout le cerveau.
Les tests sur les souris sont prometteurs mais jamais confirmés
L’une des difficultés réside dans l’incapacité manifeste des modèles animaux actuels à représenter la gamme complète des événements identifiés dans la maladie humaine, par exemple la perte neuronale. Il convient de noter qu’un rapport récent utilisant un modèle de drosophile suggère que la perte neuronale pourrait être protectrice dans la MA. Cela ouvre la porte à de nouvelles hypothèses qui, si elles étaient prouvées, seraient tout à fait atypiques par rapport à d’autres maladies neurodégénératives, comme les maladies de Parkinson et de Huntington, où la perte neuronale est la principale caractéristique neuropathologique.
Un nouveau modèle de souris mis au point par des chercheurs du RIKEN pourrait remédier au fait que de nombreux composés prometteurs dans des modèles murins de la maladie ont ensuite échoué dans des essais cliniques. Parce qu’elles ont développé très rapidement les anomalies cérébrales caractéristiques de la maladie d’Alzheimer, ces souris devraient permettre aux chercheurs de cribler efficacement les candidats thérapeutiques qui modifient la maladie.
Les femmes sont-elles plus souvent atteintes de la maladie ?
Le fait que les femmes vivent plus longtemps que les hommes n’explique probablement pas entièrement pourquoi les femmes sont plus susceptibles que les hommes de développer la maladie. Vos chances de développer la maladie d’Alzheimer à un âge avancé sont un peu plus grandes si vous êtes une femme que si vous êtes un homme. Une étude a suivi 16 926 personnes en Suède et a constaté qu’à partir de 80 ans environ, les femmes étaient plus susceptibles d’être diagnostiquées que les hommes du même âge. Et une méta-analyse examinant l’incidence de la maladie en Europe a révélé qu’environ treize femmes sur 1 000 développaient la maladie d’Alzheimer chaque année, contre seulement sept hommes.
Une raison possible :
- Les plaques amyloïdes à l’origine de la maladie d’Alzheimer pourraient faire partie du système immunitaire du cerveau pour lutter contre les infections.
- Les femmes ont un système immunitaire plus fort que les hommes.
- En raison de leur système immunitaire plus fort, les femmes peuvent finir par avoir plus de plaques amyloïdes que les hommes.
Il est à noter que les mitochondries des jeunes femmes sont protégées contre la toxicité de la bêta-amyloïde, génèrent moins d’espèces réactives de l’oxygène et libèrent moins de signaux apoptogènes que celles des hommes. Cependant, tous ces avantages disparaissent chez les mitochondries des femmes âgées. Puisque les composés œstrogéniques protègent contre la toxicité mitochondriale de la bêta-amyloïde, l’action œstrogénique suggère une stratégie possible de traitement ou de prévention de la MA.
Thérapies possibles
Les cellules souches transplantées ont montré leurs avantages intrinsèques dans l’amélioration des troubles cognitifs et des dysfonctionnements de la mémoire, même si certaines faiblesses ou limitations doivent être surmontées.
Les cellules souches neurales transplantées compensent la perte de neurones et ont un effet direct sur le tissu receveur. En outre, ces cellules peuvent produire des cytokines paracrines pour exercer un effet indirect sur la neurogenèse. La fonction des cellules transplantées peut être améliorée par un préconditionnement. Par exemple, la transplantation de cellules souches neurales qui expriment un facteur de croissance favorisant la neurogenèse et améliorant les troubles cognitifs peut améliorer la mémoire spatiale et ralentir les déficits d’apprentissage. Cependant, les cellules transplantées peuvent aussi se transdifférencier en cellules gliales, ce qui constitue un événement indésirable.
Organoïdes
Les maladies neurodégénératives humaines, telles que la maladie d’Alzheimer, ne sont pas faciles à modéliser in vitro en raison de l’inaccessibilité du tissu cérébral et du niveau de complexité requis par les systèmes de culture cellulaire existants. Les systèmes d’organoïdes cérébraux tridimensionnels générés à partir de cellules souches pluripotentes humaines ont démontré un potentiel considérable dans la récapitulation des caractéristiques clés de la physiopathologie de la maladie d’Alzheimer, telles que les structures de type plaque amyloïde et enchevêtrement neurofibrillaire. Cependant, elles ne parviennent pas à modéliser les interactions cellulaires complexes propres aux différentes régions du cerveau humain et les aspects des processus naturels tels que la différenciation cellulaire et le vieillissement.
Premier essai clinique sur l’homme pour évaluer la thérapie génique de la maladie d’Alzheimer
Des chercheurs de la faculté de médecine de l’université de Californie à San Diego ont lancé le premier essai clinique de phase I sur l’homme afin d’évaluer la sécurité et l’efficacité d’une thérapie génique permettant d’administrer une protéine clé dans le cerveau des personnes atteintes de la maladie d’Alzheimer ou d’une déficience cognitive légère, un état qui précède souvent la démence à proprement parler.
La protéine, appelée facteur neurotrophique, fait partie d’une famille de facteurs de croissance présents dans le cerveau et le système nerveux central, qui assurent la survie des neurones existants et favorisent la croissance et la différenciation de nouveaux neurones et synapses. Ces facteurs sont particulièrement importants dans les régions du cerveau susceptibles de dégénérer dans la maladie d’Alzheimer.
Stimulation cérébrale profonde pour la maladie de Parkinson
Pour les personnes atteintes de la maladie de Parkinson qui ne répondent pas bien aux médicaments, le médecin peut recommander une stimulation cérébrale profonde. Au cours d’une intervention chirurgicale, un médecin implante des électrodes dans une partie du cerveau et les relie à un petit dispositif électrique implanté dans la poitrine. Le dispositif et les électrodes stimulent de manière indolore des zones spécifiques du cerveau qui contrôlent les mouvements, ce qui peut contribuer à mettre fin, malheureusement seulement durant un certain temps, à de nombreux symptômes de la maladie de Parkinson liés aux mouvements, tels que les tremblements, la lenteur des mouvements et la rigidité.
Conclusion
Nous en savons plus sur les maladies neurodégénératives et notamment sur la maladie d’Alzheimer que sur les autres maladies que nous sommes en mesure de guérir. Cependant, nous ignorons encore et devons trouver des réponses à des questions fondamentales :
- Qu’est-ce qui déclenche vraiment la maladie ?
- Qu’est-ce qui accélère précisément la maladie ?
- L’accumulation de protéines tau et de protéines amyloïdes est-elle la cause ou la conséquence des maladies (la réponse est probablement « les deux », mais dans quelle mesure ?)?
- Et bien sûr, quelles sont les thérapies efficaces pour arrêter ou au moins ralentir la maladie ?
La bonne nouvelle du mois : Le rat de type « Sprague Dawwley » ayant vécu le plus longtemps, Sima (une femelle), a 47 mois et est toujours en vie.
Une thérapie qui imite le plasma jeune pourrait indiquer la voie de la longévité, a écrit la revue Longevity Technology. Le dernier rat le plus âgé avant cette expérience est mort à 45,5 mois et était soumis à une intervention de déficit calorique, celui de l’expérience en cours a donc déjà vécu plus longtemps. Le Guardian cite le professeur Steve Horvath, un scientifique de renom : <<Je pense que les résultats sont stupéfiants. Certains critiqueront les résultats en raison de la faible taille de l’échantillon. Une hirondelle ne fait pas un été. Mais je crois les résultats parce que plusieurs études complémentaires les soutiennent.
Heales a parrainé l’expérience d’Harold Katcher et de la startup Yuvan, où le produit E5 est purifié à partir d’animaux plus jeunes.
Pour plus d’informations
- Heales, SENS, Longevity Alliance, Longecity et Lifespan.io.
- Nouvelles scientifiques mensuelles de Heales
- Source de l’image